お子様の視力が思ったより悪くて焦っていますか? <前編>

学校での視力検査の結果を見て、「こんなに目が悪かったなんて」と驚く親御さんも多いのではないでしょうか。子どもの視力低下は、成長期に特に注意が必要な問題です。
本記事では、近視の原因や進行を防ぐ方法、そして最新の治療法まで幅広く解説します。近視から子どもの視力を守るための第一歩として、ぜひご一読ください。
うちの子、こんなに目悪かったんだ
お子さんの「近視」に悩まれていませんか。この時期(5月に執筆しています)学童期のお子様をお持ちのご家庭では学校で視力、聴力等を計測して結果を持ち帰ってこられたことと思います。医療法人先進会の各拠点でも地域の校医を勤めさせていただいているドクターもおりますので、新学期の風物詩としてリズムに染み込んでいます。
視力結果はその中でも代表的なものですね。多くの学校ではA,B,C,Dなどの評価ですので、非常に曖昧で、実は「視力」ではないのです。学校の検査はあくまでも目安であり、どんな見え方をしているのか掴むのに大事な検査です。そして、親御さんの中には自分たちが考えていた以上に子どもの目が悪い!持って帰ってきた紙に、近くの眼科で検査を受けて、と書いてあってびっくり、焦っている方もいらっしゃるのではないでしょうか?
今回は近視にまつわること、近視を悪くしないような治療などについて解説してみたいと思います。
近視とは?
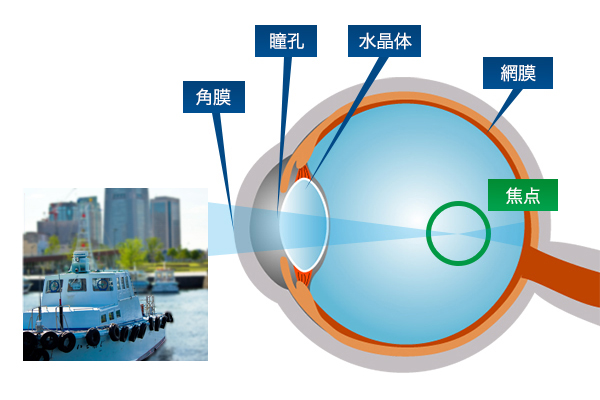
少し専門的な表現をしますと、近視をはじめとする屈折異常とは眼球の前後の方向の長さと角膜や水晶体の屈折力のバランスが悪くなることで、焦点がずれてピントが合わなくなり、ぼやけて見える状態です。
もっとわかりやすく患者さんの症状で表現しますと、近視とは手元は見えるけど遠くが見えなくなる症状です。
子どもが近視になる要因には、遺伝的要因と環境的要因があります。おとなの眼球は丸い形をしていますが、生まれたときの眼球は前後径が短く強度の遠視の状態です。成長とともに眼球が拡大し、正視(せいし)になります。
しかし、成長に伴って眼球がのびる際にのび過ぎて楕円形になることで、網膜上でピントが合わなくなり、強い近視になるケースがあります。成長期の子どもは眼球の形が変化しやすく、近視も進みやすいため、近視にならないようにするには特にこの時期の対策が重要と言えるでしょう。
私たちも子どものとき、本を読んだり、勉強したり、テレビを見たりする時間に「近くばかり見て、目が悪くなるよ!」と言われたものです。この指摘は正しいと言えるでしょう。生活習慣で手元を見る時間が長くなると近視が進行していきます。学童期や思春期に発症し、成長期のあいだ進行していきます。
そして現代ではモバイル端末の急速な普及や生活習慣の現代化により、「近視パンデミック」とWHOからも呼ばれているほど世界で問題視されているのが近視なのです。
(Report of the Joint World Health Organization–Brien Holden Vision Institute Global Scientific Meeting on Myopia)
文部省の近視の統計では、戦後に激減した近視は再び増加傾向にあり、近年では学校のICT化や1人1台のパソコン端末環境下となり、今後さらなる近視化が心配されています。文部科学省の2019年度学校保健統計調査によると、裸眼視力が1.0未満の児童生徒は増加傾向にあり、いずれも過去最多となっています。
裸眼視力が1.0未満の子どもの割合
・小学校:34.6%
・中学校:57.5%
・高校:67.6%
※参考:2019年度学校保健統計調査・調査結果の概要
近視進行の予防には、アトロピン点眼やトロピカミド点眼などの点眼治療の他に、1日2時間程度日照を浴びることが有効であると報告されていますが、ある程度進行した近視の場合は、裸眼で見えるようになるほど裸眼視力が改善することは多くはありません。
(2019年度学校保健統計調査, 文部科学省)
病的近視とは?
さて、「病的近視」は聞きなれない言葉かと思います。多少目が悪くなってきた、という程度ではなく、強度近視を経て、自覚的には「かなり」目が悪く、失明にいたる可能性があるという症状がこれに当たります。
近視が強いということは将来にわたっても様々なリスクがあります。強度近視、さらには病的近視になることを防ぐために、今から知っていただき、予防をしていただきたいと考えております。眼科医としては、患者さんに知っていただきたい一つの知識ですので多少専門的ですが、解説したいと思います。
近視は通常、眼鏡やコンタクトレンズで矯正することができますが、病的近視の場合は矯正が難しい場合があります。また病的近視は、以下のような合併症が生じる可能性もあるのです。
・網膜脈絡膜萎縮
・黄斑部出血
・近視性牽引黄斑症
・近視性視神経症 など
ここからは、病的近視で生じる可能性がある合併症について解説します。
網膜脈絡膜萎縮
網膜や脈絡膜が萎縮して薄くなることで、正常な機能を果たさなくなった状態で、以下のような伸縮性病変が見られます。
・びまん性萎縮
・限局性萎縮
・ラッカーラック など
黄斑部出血
網膜と脈絡膜の間にあるブルッフ膜というバリアの役目をしている膜に亀裂が入り、黄斑部という網膜の中心部に出血が生じます。これにより、視力が突然低下する、または、ものがゆがんで見える変視を発症することがあるのです。
近視性牽引黄斑症
眼球がのびる際の変化で網膜が剥がれてしまい、網膜剥離や、その前段階として網膜分離が起こることがあります。病的近視の方の約1割にみられる合併症で、放置すると網膜剥離や黄斑円孔などの重篤な合併症に進行し、手術が必要となることがあります。
近視性牽引黄斑症の診断には、OCT(光干渉断層計)という網膜の断層像を観察する検査を行います。
近視性視神経症
病的近視によって眼球がのびることで、視神経や神経線維が障害されることがあります。視神経や神経線維が圧迫されることで、視野障害の原因にもなります。また、近視は視野障害を起こす代表的な疾患である緑内障の危険因子でもあります。
病的近視においては、黄斑部病変を合併しやすく、視神経障害が見過ごされやすいため注意が必要です。
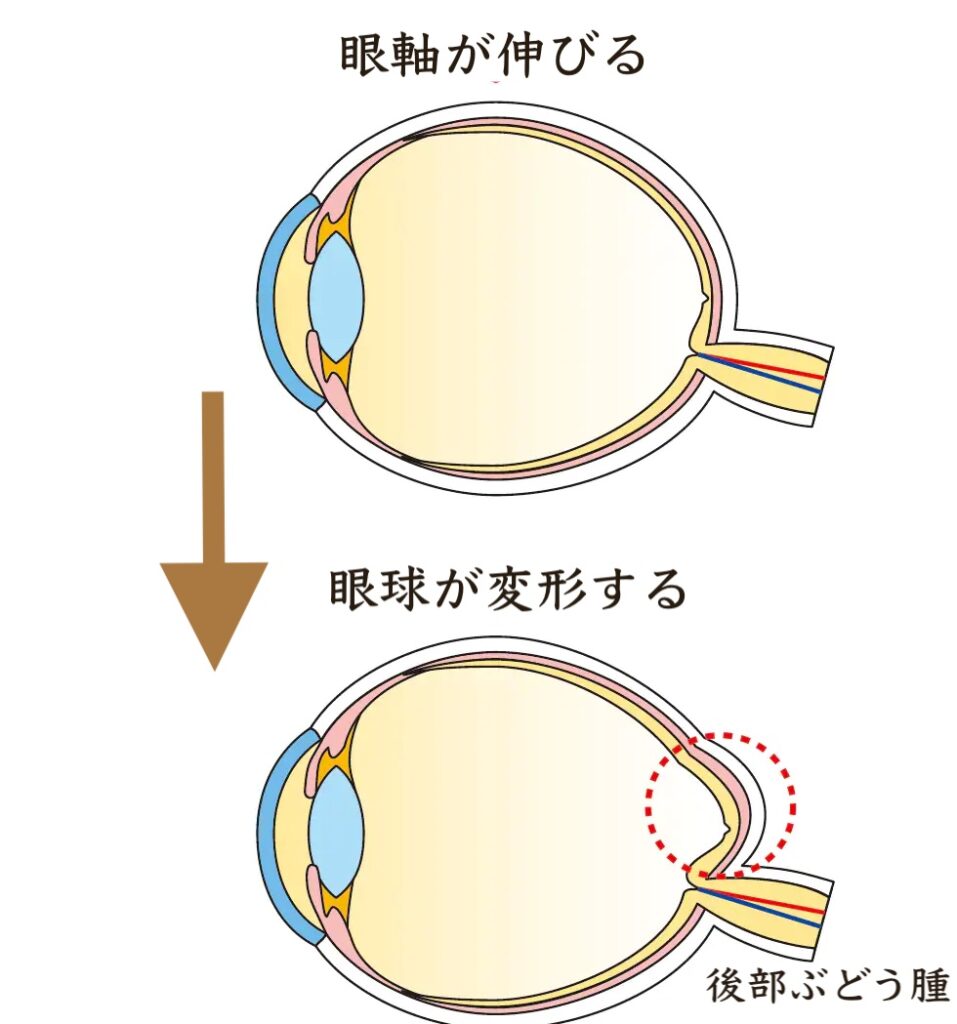
病的近視では、視力の低下だけでなく、ものがゆがんで見えたりすることがあります。
近視の原因と改善について
近視の原因には遺伝的要因や環境的要因が考えられています。両親が近視の子どもは、そうでない子どもに比べて近視になるリスクが高くなるという結果もあります。また、環境的要因も重要で、たとえばテレビやゲームを長時間近くで見る、携帯やパソコン画面、本を近くで見ることなどが挙げられます。
先に病的近視について解説したのは、最近の研究結果で学童期から気をつける・治療を進めることで病的近視になることを防げることがわかってきているからです。
近視になって遠くが見えなくなったら、眼鏡やコンタクトレンズの使用が一般的です。他には当院でも行っている治療として、眼鏡、コンタクトレンズ、レーシック、オルソケラトロジー、有水晶体眼内レンズ(眼内コンタクトレンズ、ICL)があります。
このうちレーシックとICLは外科的手術ですが、近視の進行の観点から屈折矯正手術ガイドラインでの手術適応年齢は18歳以上となります。手術をせずに裸眼視力を改善させることができる唯一の治療方法が「オルソケラトロジー」になります。オルソケラトロジーは治療を中止すれば2週間程度で角膜の形状が元に戻り、手術と比較すると可逆的な治療です。
何よりも、上述したレーシックやICLをはじめとする屈折矯正手術は、近視などを角膜や水晶体の屈折力を足し引きをして処置としての治療をします。しかし『近視、遠視、乱視があった目』としての根本的なリスクは変わらないのです。
例えば、強度近視の患者様が眼内コンタクトレンズ手術を受けて、裸眼で快適に過ごすことでQOLが上がりますが、近視があった目としてのリスクは変わりません。ですから、学童期から近視などがある場合には、予防することが、これからの人生でとても大切なのです。
長くなってきましたので、今回はここまでとして、後半のコラムでは具体的な最新の研究結果やオルソケラトロジーのことなどについて書いてみようと思います。
出典:日本の眼科 87 : 527-534, 2016 / 日本の眼科 90 : 198-206, 2019
視力回復・白内障など目の治療なら
先進会眼科へご相談ください
ご予約はお電話、Web予約、LINEで承っております。診療に関するご質問ご相談はLINEでのみ受け付けております。お気軽にお問い合わせください。

日本眼科学会認定眼科専門医
医学博士
先進会について

先進会眼科はレーシックやICL(眼内コンタクトレンズ)、レーザー白内障治療、ドライアイ治療、円錐角膜治療など、様々な治療や手術を全国でおこなっています。
「自分が受けたい眼科治療」をテーマに最善の方法をクリニック一丸となり、また多くの医師やスタッフも視力回復手術を受けて、患者様に寄り添った治療、最高のおもてなしを提供できるよう、日々努めています。
当院のコンテンツ作成について

当ページは、医療広告ガイドラインを遵守し、当院の医師による監修のもと掲載しています。
皆さまに正しく役立つ情報をお届けするため、記事の企画は当院スタッフで行い、執筆は外部の提携ライターに依頼しています。完成した記事は当院ドクターが医学的な正確性を確認し、さらに薬事法に抵触していないか専門機関による厳正なる確認を経て公開しています。